
A pesar de los notables avances en bioingeniería y medicina regenerativa, en 2026 la creación de piel humana completa y funcional sigue siendo uno de los mayores desafíos científicos.
La piel no es un simple tejido; es el órgano más grande y complejo del cuerpo humano, con una estructura multicapa, múltiples tipos celulares y funciones que van más allá de la barrera protectora. Investigadores de todo el mundo coinciden en que, aunque se han logrado injertos cultivados en laboratorio para quemaduras graves, replicar una piel idéntica a la natural continúa siendo extremadamente complicado por razones biológicas, técnicas y regulatorias.
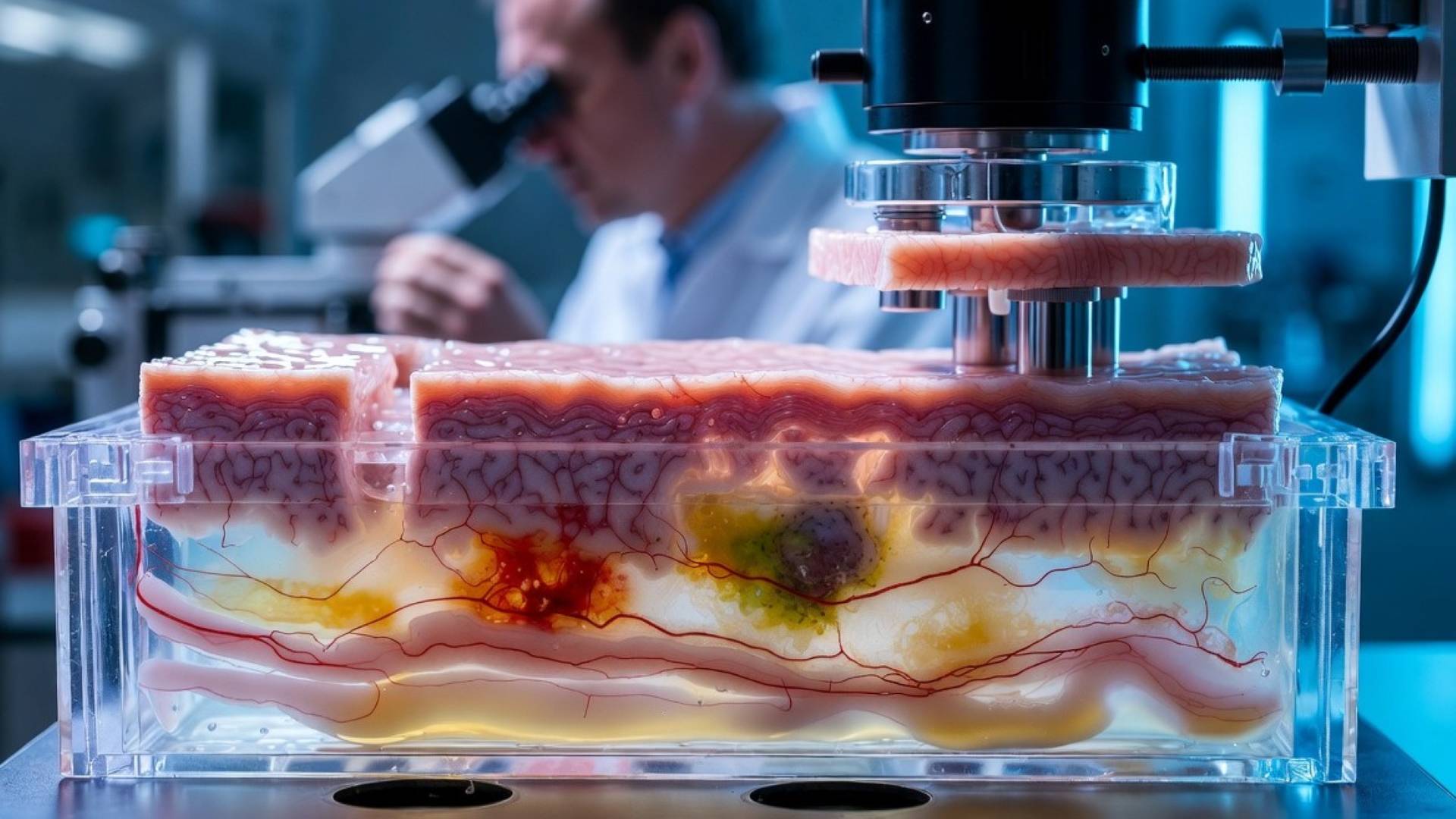
La principal dificultad radica en su arquitectura multicapa. La epidermis (capa externa) está formada principalmente por queratinocitos que se renuevan constantemente, mientras que la dermis contiene fibroblastos, colágeno, elastina y una red compleja de vasos sanguíneos, nervios y glándulas. La hipodermis, la capa más profunda, almacena grasa y conecta la piel con los músculos y huesos. Replicar estas tres capas con precisión en un laboratorio es posible a pequeña escala, pero mantener su integración y funcionalidad a largo plazo resulta casi imposible.
Los cultivos actuales, como los equivalentes de piel (por ejemplo, Apligraf o Epicel), suelen ser delgados y carecen de anexos cutáneos esenciales: folículos pilosos, glándulas sudoríparas y sebáceas, melanocitos para la pigmentación y receptores sensoriales para el tacto y el dolor.
Otro obstáculo crítico es la vascularización. Sin una red de vasos sanguíneos que irrigue el tejido, las células mueren por falta de oxígeno y nutrientes una vez implantadas. La bioimpresión 3D ha permitido incorporar canales vasculares en prototipos experimentales, pero lograr que estos vasos se conecten correctamente con el sistema circulatorio del paciente y funcionen durante meses o años sigue siendo un reto sin resolver. Además, la piel artificial debe resistir fuerzas mecánicas constantes (estiramientos, fricciones) y repararse a sí misma, algo que los modelos actuales no logran imitar del todo.
La respuesta inmune complica aún más el panorama. Aunque se utilizan células del propio paciente (autólogas) para evitar el rechazo, el proceso de cultivo altera la expresión genética y puede generar inflamación crónica o cicatrices hipertróficas. Por otro lado, los modelos alogénicos (de donantes) requieren inmunosupresión, lo que aumenta riesgos de infección.
Investigadores de instituciones como la Universidad de Harvard o el Instituto de Bioingeniería de Barcelona destacan que la integración perfecta con el tejido huésped exige no solo compatibilidad inmunológica, sino también una señalización molecular precisa que los bioreactores actuales no reproducen con exactitud.
Desde el punto de vista técnico, la escala y el costo limitan el progreso. Crear un parche de piel de pocos centímetros cuadrados puede tomar semanas y costar miles de dólares; fabricar la cantidad necesaria para cubrir el 80 % del cuerpo de un paciente quemado es económicamente inviable y logísticamente complejo. Además, los organoides de piel generados a partir de células madre pluripotentes inducidas (iPS) representan un gran avance para pruebas de cosméticos y fármacos sin usar animales, pero siguen siendo miniaturas tridimensionales que no alcanzan el tamaño ni la madurez de una piel adulta.
Expertos como el doctor José Luis Jorcano, pionero en piel cultivada, señalan que “la piel no es solo un tejido; es un ecosistema dinámico en constante diálogo con el sistema nervioso e inmune”. Por ello, aunque la bioimpresión 3D, la edición genética con CRISPR y los hidrogeles inteligentes han mejorado la elasticidad y la durabilidad de los injertos, ninguna tecnología ha logrado hasta ahora una piel “llave en mano” que incluya pigmentación natural, vello, sudoración y sensibilidad completa.
En resumen, crear piel humana artificial sigue siendo difícil porque exige replicar simultáneamente biología, mecánica y fisiología a niveles que la ciencia actual apenas comienza a comprender. Mientras los avances permiten salvar vidas en casos graves, la piel perfecta de laboratorio sigue siendo una meta a medio plazo.
Los laboratorios continúan trabajando en modelos más complejos, pero los expertos estiman que faltan aún entre 10 y 15 años para una solución clínica universal.
Foto: Archivo propio IA.
Seguí leyendo sobre